L’avis de Spitex à propos des soins intégrés
Partout on entend parler de soins intégrés. Pour Spitex, une collaboration planifiée entre tous les partenaires de soins est essentielle. Et plus elle sera rigoureuse, plus il sera possible de dispenser des soins efficaces et durables. Toutefois, cet objectif requiert également l’implication et la coopération active des patients et des proches aidants, en particulier dans le secteur ambulatoire. Spitex dispose d’une grande expérience dans ce domaine; elle est particulièrement compétente pour établir des alliances et des «points d’ancrage» efficaces dans la chaîne de prise en charge.
Quel avenir pour les soins intégrés?
Pourquoi le débat est-il si animé autour des soins intégrés? A quoi pourraient ressembler les différents modèles? Et quelles sont les conditions nécessaires à la mise en œuvre effective des soins intégrés?

A qui s’adresse Spitex?
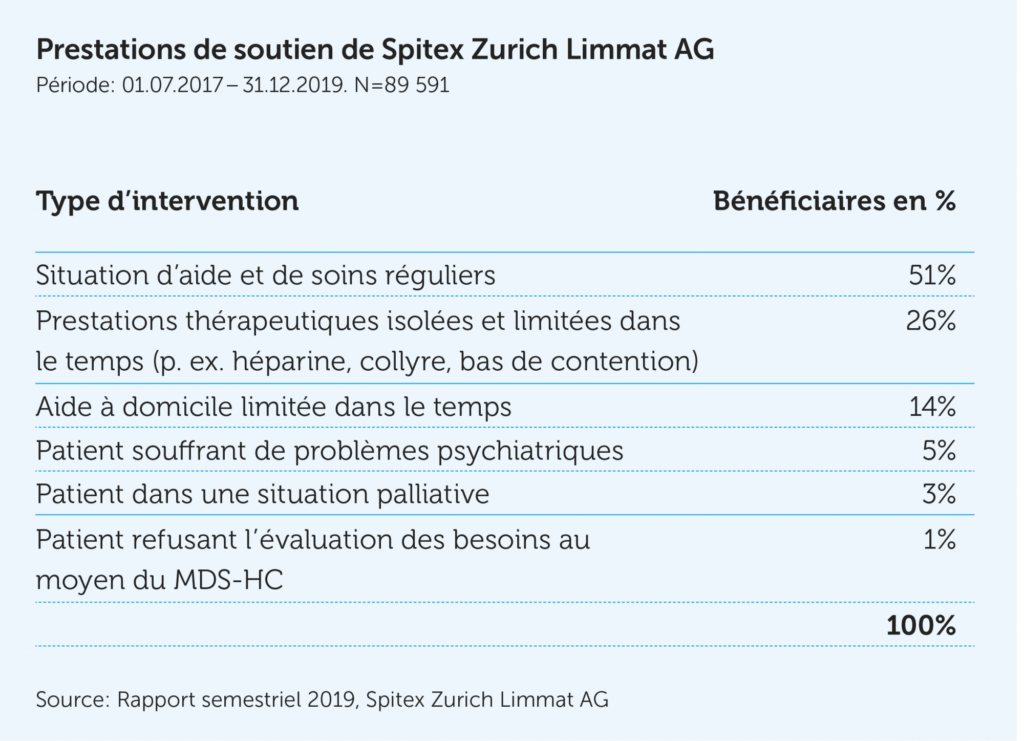
En 2018, Spitex a apporté des soins et pris en charge près de 370 000 personnes en Suisse. Cela correspond à près de 4% de la population totale. Parmi ces personnes, environ deux sur trois étaient des femmes et près de 44% avaient 80 ans ou plus. Il est intéressant de noter la forte proportion de patients de moins de 65 ans, dont la majorité sont atteints de maladies chroniques – somatiques ou psychiques (cf. graphique). Environ 47% de l’ensemble des personnes prises en charge n’ont eu besoin que d’une aide temporaire, que ce soit en raison d’une situation palliative ou à la suite d’une hospitalisation (cf. tableau). Dans près de la moitié des cas, une coordination concertée entre les partenaires de soins est donc particulièrement importante. Pour les patients bénéficiant de soins psychiatriques et palliatifs, cette collaboration fonctionne déjà bien. Il existe un potentiel d’amélioration en particulier pour les maladies chroniques telles que la sclérose latérale amyotrophique (SLA) ou la sclérose en plaques (SEP). Pour ces pathologies, les médecins, les services sociaux et les assurances doivent collaborer étroitement. Indispensable également: la compliance des personnes concernées, c’est-à-dire leur volonté de se faire aider et de contribuer à l’échange d’informations entre les différents services.
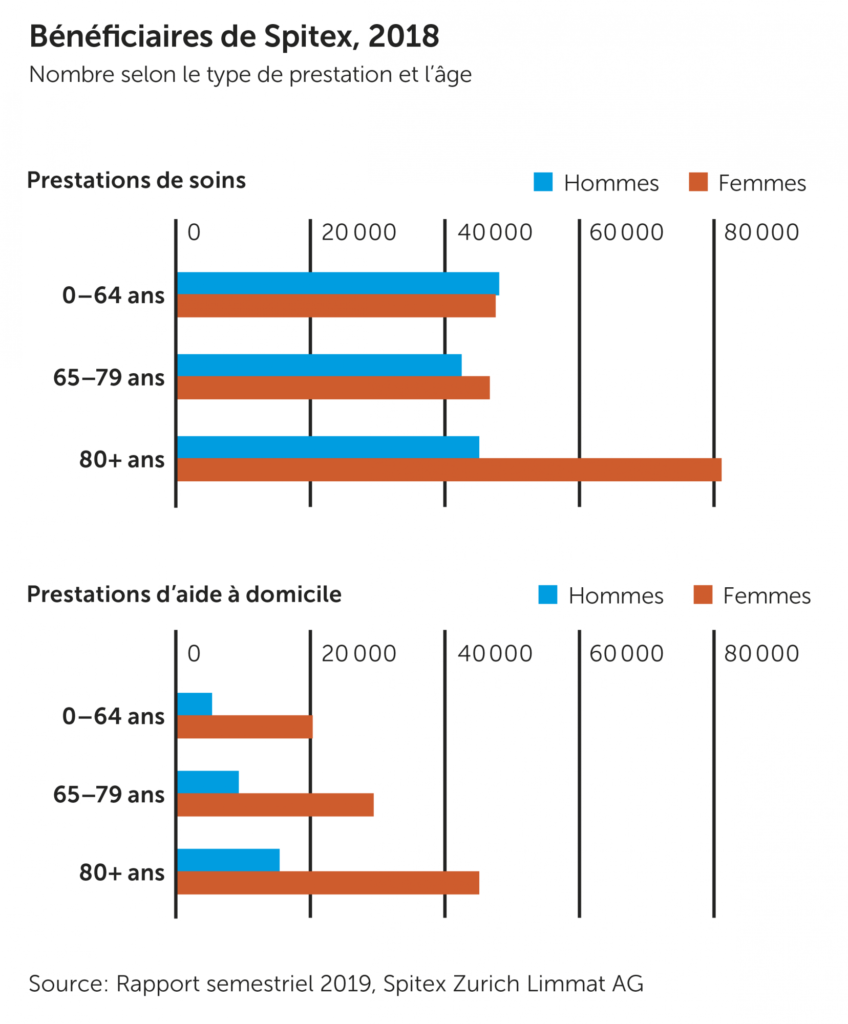
Le besoin de coordination est variable
Outre les situations palliatives, la collaboration de tous les partenaires de soins est également essentielle pour les malades chroniques qui souhaitent vivre chez eux. La grande majorité d’entre eux souffrent de plusieurs maladies. Pour ces patients, le besoin de coordination est donc particulièrement grand, tout comme la concertation entre les prestataires médicaux et de soins, à savoir:
- Médication ou polymédication, compliance médicamenteuse
- Accords thérapeutiques, en particulier mobilisation
- Thérapies de la douleur, Advanced Care Planning pour les situations complexes, en particulier palliatives
Dans ces situations et avec les partenaires de soins correspondants, il nous semble que la collaboration se passe de mieux en mieux, même si une planification globale fait parfois défaut. Dans la plupart des cas, l’engagement pris à tous les niveaux en faveur de chaque patient permet de parvenir à une collaboration harmonieuse. Les médecins et les partenaires de soins sont de plus en plus conscients des compétences du personnel infirmier, toujours mieux formé en matière de soins intégrés, ce qui est un véritable atout pour la coopération. En revanche, des obstacles financiers subsistent, notamment pour les prestations non facturables telles que le matériel, les médicaments ou d’autres aspects similaires.
De plus, la coordination entre les différents services prend du temps qui, souvent, n’est pas rémunéré. Pour les personnes souffrant de maladies chroniques multiples, les soins intégrés couvrent des activités encore plus nombreuses. Il faut alors traiter avec les partenaires concernés des assurances, des services sociaux, etc. ainsi qu’avec les intéressés et les proches aidants, pour régler certaines questions:
- Le patient est-il seul ou entouré? Dans quelle mesure souhaite-t-il s’intégrer socialement?
- Quelle est sa situation en matière de logement? Une adaptation est-elle nécessaire?
- Faut-il mettre en place un Case Management?
- Comment le financement est-il assuré si le patient est sans ressources?
- Des prestations complémentaires (PC) sont-elles nécessaires?
- Le patient croule-il sous une multitude de factures? L’aide d’un professionnel est-elle nécessaire?
Il n’est pas rare que les positions divergentes des professionnels et des proches aidants impliqués sèment encore plus la confusion; une concertation serait souvent utile.
Le réseau d’entraide «informel» est important
Dans le cadre des soins intégrés, un très grand nombre de personnes souffrent de troubles cognitifs ou psychiques, tels qu’une dépression due à une maladie chronique. Il leur est donc difficile de mettre elles-mêmes en place un système d’entraide composé de membres de leur famille, de proches, de voisins ou de personnes issues de réseaux sociaux locaux. Dans les faits, l’absence d’un tel système empêche souvent une fourniture de soins adéquate. Sa mise en place demande du temps et de l’argent, n’est aucunement rémunérée et ses effets positifs ne se manifestent souvent que plus tard. Pour résumer, dans le domaine des soins intégrés, Spitex estime primordial de créer des interfaces efficaces entre les partenaires de soins «formels ». A cet égard, nous espérons que le dossier électronique du patient (DEP), le Swiss Health Information Processing (SHIP) et d’autres systèmes de communication numériques permettront de franchir de nouvelles étapes importantes. Toutefois, la coordination des soins ambulatoires chez les patients polymorbides n’est possible que si le «réseau d’entraide» informel est également intégré à la coordination et que les aspects financiers sont réglés pour permettre aux intéressés de vivre dignement, à la maison et avec la qualité de vie qu’ils souhaitent.




