Les critères EAE aident à contrôler les prestations médicales obligatoires

L’assurance obligatoire des soins prend généralement en charge tout ce qui a été prescrit par un médecin autorisé. Principe de confiance est le nom donné par notre loi sur l’assurance- maladie (art. 33, al. 1, LAMal), à cette règle très libérale et unique en comparaison de l’étranger. Elle confère aussi une responsabilité énorme aux médecins, tant par rapport à la question des prestations médicalement utiles et nécessaires dans le cas concret que du point de vue des coûts qui en résultent.
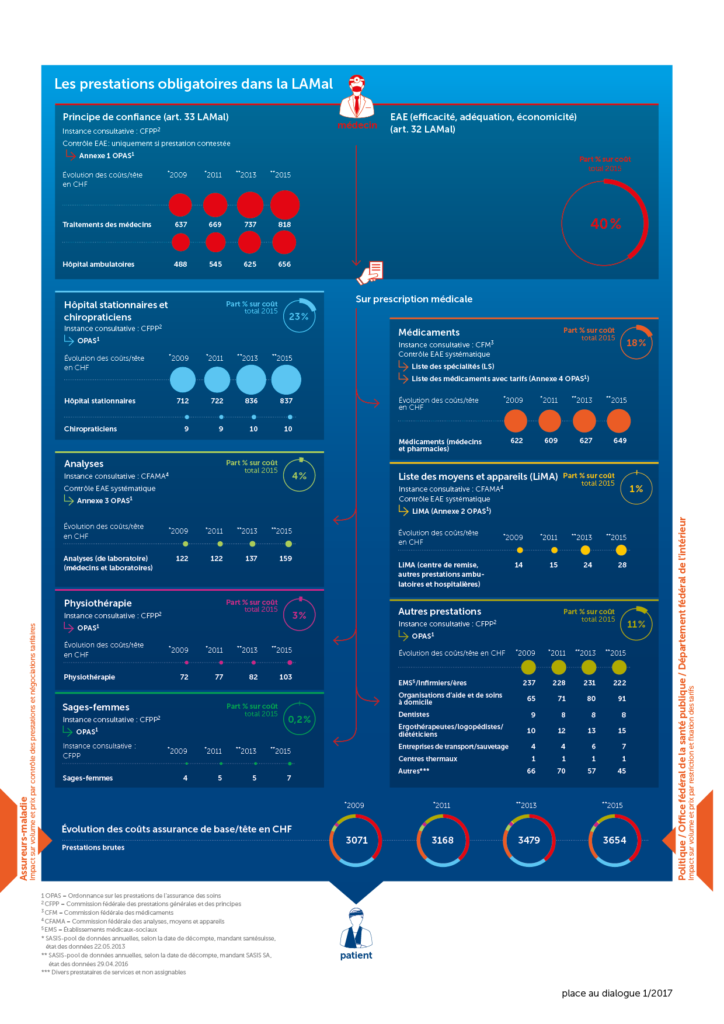
Les prestations obligatoires dans la LAMal
Le principe de confiance du système de santé suisse sous-tend l’ensemble des traitements médicaux. Le législateur se fie au fait que seules les prestations qui montrent leur effet sont exécutées.

Jusque-là, tout va bien. Si l’on y regarde de plus près, la réponse se complique toutefois. La LAMal ne renferme pas simplement le principe de confiance. Elle exige aussi que les prestations soient efficaces, adéquates et économiques (art. 32 LAMal). Le plus souvent, la conformité des prestations aux critères EAE est acceptée tacitement selon le principe de confiance. Néanmoins, cela n’est pas toujours le cas.
Prestations contestées
Il peut d’une part arriver que certains fournisseurs de prestations facturent nettement plus de prestations que les collègues auxquels ils peuvent être comparés. En cas de soupçon d’une telle «surmédicalisation», les assureurs-maladie peuvent déclencher une procédure d’économicité. Le fournisseur de prestations a alors la possibilité de motiver ses coûts excessifs, p. ex. au moyen de la composition de la population de patients effective.
D’autre part, un assureur, un prestataire ou l’Office fédéral de la santé publique (OFSP) peut poser la question générale de la conformité des prestations aux critères EAE. Si des doutes sont émis lors du contrôle préalable de l’OFSP, cela débouche sur une clarification du caractère controversé des prestations. Une instance paritaire, la Commission fédérale des prestations générales et des principes (CFPP), enquête alors, souvent en faisant appel à des experts, sur la conformité d’une prestation donnée aux critères EAE. Puis le Département fédéral de l’intérieur (DFI) prend sa décision définitive sur la base d’une recommandation correspondante de la commission.
Cette procédure porte essentiellement sur deux questions: la nouvelle prestation/méthode est-elle efficace? Apporte-t-elle un bénéfice supplémentaire par rapport aux alternatives qui existent? L’adéquation concerne ainsi plutôt la question des effets secondaires négatifs possibles. Reste celle de l’économicité, qui revêt une importance toujours plus grande. Pour celle-ci, le bénéfice supplémentaire possible d’un point de vue médical et les coûts supplémentaires qui en résultent sont soupesés, ainsi que comparés aux alternatives existantes.
Vérification rare
Cette évaluation est assez avancée pour les médicaments, mais pas toujours au point pour d’autres prestations, car au moment de la vérification, différents facteurs d’influence sont encore incertains et des informations incomplètes, p. ex. le nombre et la qualité des études cliniques, les coûts exigés par prestation, ainsi que la question du nombre de patients pouvant effectivement profiter de la prestation, et avec quelle indication. Le dernier point cité est précisément essentiel. Même les prestations bon marché peuvent engendrer avec le temps des volumes de coûts importants si, de par leur élargissement à d’autres indications, elles sont appliquées à un nombre croissant de patients.
Comme la CFPP est une commission de milice et qu’elle ne peut traiter qu’une douzaine de cas de prestations, il apparaît clairement qu’une infime partie des prestations médicales en Suisse a systématiquement été vérifiée quant aux critères EAE. Cela est scandaleux. Car la loi exige une vérification régulière de toutes les prestations, et notamment une preuve de leur efficacité au moyen de méthodes scientifiques (art. 32, al. 1 et 2, LAMal).
Le catalogue des prestations
Ces explications le montrent: pour les prestations médicales obligatoires, la Suisse n’a aucun catalogue de prestations dans le sens d’une liste positive complète et exhaustive. Sur la base de la clarification du caractère controversé des prestations, il existe néanmoins une liste positive/négative. Elle englobe les prestations pour lesquelles le DFI a abouti, sur demande de la CFPP, à un jugement positif ou négatif. Ces décisions sont consignées dans l’annexe de l’ordonnance sur les prestations de l’assurance des soins (OPAS). Il n’existe donc aucun catalogue complet de toutes les prestations médicales obligatoires, contrairement à d’autres domaines. A côté de la liste des spécialités (LS), avec tous les médicaments qui doivent être pris en charge par les assureurs-maladie, il y a une liste des moyens et appareils (LiMA) ainsi qu’une liste des prestations de laboratoire. Ce sont toutes des listes positives exhaustives.
Pour les médicaments, la liste est générée comme suit: une fois que Swissmedic a donné son autorisation de mise sur le marché, la Commission fédérale des médicaments (CFM) intervient. Elle examine les critères EAE sur la base des demandes des fabricants et décide de l’admission d’un médicament sur la liste des spécialités, et ainsi de son remboursement par les caisses-maladie. Il s’agit d’une différence fondamentale par rapport à la plupart des prestations médicales, qui ne sont examinées que dans des cas exceptionnels.
TARMED = catalogue?
Le tarif des prestations TARMED est également connu du public. Avec plus de 4600 positions, il comprend la quasi-totalité des prestations médicales et paramédicales fournies au cabinet médical et dans le domaine hospitalier ambulatoire. Le TARMED fait la distinction entre la prestation médicale et la prestation technique. Dans celui-ci, un certain nombre de points tarifaires est attribué à chaque prestation en fonction du temps nécessaire, du degré de difficulté et de l’infrastructure requise. Chaque canton applique des valeurs différentes du point tarifaire et les partenaires tarifaires renégocient périodiquement.
Le TARMED n’est donc pas comparable à un catalogue de prestations. Car celui-ci spécifierait les prestations devant effectivement être prises en charge par les assureurs. Le TARMED fournit simplement la structure de facturation des prestations (structure tarifaire).
Il est néanmoins intéressant que pour le TARMED, un petit nombre de positions tarifaires occasionne la majeure partie des coûts. Concrètement, les 30 prestations principales sont à l’origine d’environ 50% des coûts. Il s’agit notamment de consultations et de petits examens chez le médecin, de diagnostics et thérapies psychiatriques, ainsi que de prestations médicales en l’absence du patient.
Dans le domaine ambulatoire ainsi que le domaine hospitalier ambulatoire, les coûts sont essentiellement entraînés non pas par des prestations très onéreuses et peu nombreuses, mais plutôt par des prestations nombreuses assez bon marché.
Catalogue de prestations ouvert: les pour et les contre
Grâce au principe de confiance, ou plutôt à cause de celui-ci, le système actuel permet d’introduire de nouvelles prestations de manière rapide, sans complications. Pour les véritables innovations apportant une plus-value aux patients sur le plan diagnostique ou thérapeutique, cela est certes positif. Dans le même temps, le risque que des prestations supplémentaires soient introduites, qui ne génèrent aucun bénéfice supplémentaire réel en tant que pseudo-innovations, mais agissent comme facteurs de coûts, est toutefois réel.
La loi confère aux assureurs le rôle de surveillant. Toutefois, comme ils ne disposent pas des données sur les diagnostics dans le domaine ambulatoire, ils peuvent difficilement identifier les prestations qui sont en contradiction avec les critères EAE. Malgré les nombreuses innovations médicales, les clarifications du caractère controversé des prestations sont comparativement peu nombreuses. Ainsi, pour beaucoup de prestations médicales, la vérification au moyen des critères EAE, qui est en fait exigée par la loi, a en pratique une importance assez faible. De plus, elle n’intervient pas régulièrement.
En résumé, il n’est pas facile d’évaluer le système actuel sous l’angle de l’économie de la santé. D’une part, les patients de Suisse peuvent en effet admettre qu’ils ont rapidement accès à de nouvelles prestations par rapport à ceux d’autres pays. D’autre part, le flou demeure souvent au sujet du bénéfice supplémentaire qui en est vraiment tiré.
Les HTA en tant qu’opportunité
Un usage accru des Health Technology Assessments (HTA) pourrait être salutaire à ce niveau. Cette expression désigne le processus d’évaluation systématique des technologies et procédures médicales ainsi que des outils correspondants. Comme de telles évaluations sont longues, onéreuses et astreignantes, elles devraient toutefois être davantage menées en coopération avec l’étranger ou réalisées là-bas.
Les pays plus grands tels que la Grande-Bretagne ou l’Allemagne disposent d’instituts scientifiques de qualité, qui sont bien organisés. La Suisse peut largement en tirer profit, notamment par rapport aux évaluations scientifiques de l’efficacité, du bénéfice supplémentaire et des effets secondaires. De ce fait, les institutions suisses telles que la CFPP ou la CFM pourraient mieux se concentrer, dans le cadre du système de milice, sur les questions d’adéquation des prestations et de la prise en charge correspondante par les assureurs («appraisal»).




